仙腸関節障害の治療は、かなりやりがいがあります。
見逃されがちですが、注射と理学療法の組み合わせがよく効き、
診断と治療効果の距離が短い領域でもあります。
その点については、以前の記事でも触れました。
一方で、仙腸関節を診ていると、
少し判断に迷うタイプの症例に出会うことがあります。
今回取り上げるのは、
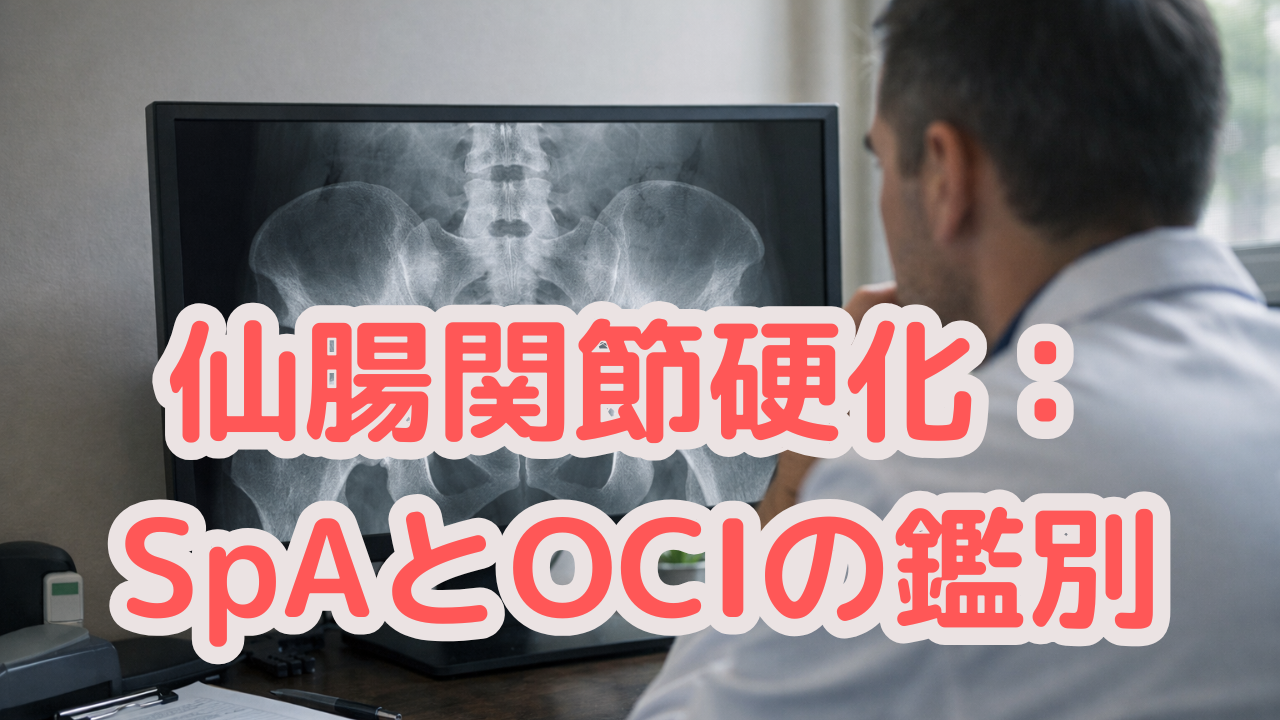
Xpで明らかな仙腸関節の骨硬化を認めた症例です。
症例の出発点:SpAか?
腰痛を主訴に来院した患者。
Xpでは、仙腸関節の腸骨側に明らかな骨硬化像を認めました。
「体軸性関節炎(axial SpA)では?」
まず、そう考えるのは自然だと思います。
そこで、やや丁寧めに問診を進めました。
- 明らかな関節腫脹はない
- 皮膚症状、爪病変はない
- 炎症性腸疾患の既往もない
- 朝のこわばりもはっきりしない
一見すると、
「腰が痛いだけ」の症例です。
ただし、もう一段深く聞いてみると
ここで問診を終えていれば、
「SpAを示唆する所見は乏しい」
で話は終わっていたかもしれません。
ただ、もう少し掘り下げてみると、
患者はこう言いました。
「言われてみれば、肘と膝、たまに手が痛むことはあります」
腫れてはいない。
持続もしない。
日常生活を大きく妨げるほどではない。
しかし、“ゼロではない”。
この一言が、迷いを生みます。
画像と検査所見を整理する
画像所見を改めて整理すると、
- 明らかな骨硬化はある
- しかし関節裂隙の狭小化や不整はない
- 破壊像もない
しかし臨床的には複数の関節症状を有している可能性があったので、血液検査とMRI撮影を行いました。
血液検査では、
- CRP:完全に正常
- 赤沈:全く上がらない
MRIを追加しても、
- 骨髄浮腫はほぼ認めない
- あるのは骨硬化のみ
ここまで揃うと、
少なくとも「活動性の炎症性疾患」としてのSpA像とは合わない
という判断ができました。
「骨硬化だけ」という所見の居心地の悪さ
臨床では、
- 器質的異常のない機能性疾患
- 見逃してはいけない器質的疾患
を鑑別し、
前者には対症療法・理学療法を、
後者には原疾患の治療を行います。
しかし今回の症例は、
- 画像上は明らかな異常がある
- しかし炎症の証拠がない
器質的変化はあるが、炎症性ではなさそう
という、中途半端な立ち位置にあります。
だからこそ、
- 様子見でいいのか
- 何か見落としていないか
- SpAのごく初期ではないのか
と悩むことになります。
OCIという病態
調べた結果たどり着いたのが、
Osteitis Condensans Ilii(OCI)という病態でした。
OCIは、
- 腸骨側の骨硬化を特徴とする
- 非進行性・良性の疾患
です。
多くの場合、
- 無症候性で偶然見つかる
- あるいは腰痛を契機に発見される
という形をとります。
重要なのは、
- 関節裂隙は保たれる
- 破壊や強直を起こさない
- 炎症マーカーは基本的に正常
という点です。
「器質的異常を伴う機能性疾患」という捉え方
OCIは、仙腸関節障害を伴っていたとしても基本的には保存療法で改善し、
さらに無症候性の場合もある
という特徴を持ちます。
その意味では、
「器質的異常を伴う機能性疾患」
と捉えると、臨床的に理解しやすい側面があります。
SpAとの決定的な違い
OCIとSpAは、
「仙腸関節に異常がある」
という一点では似ています。
しかし、壊している場所が違います。
SpA
- 関節裂隙そのものが侵される
- 骨びらん → 強直へ進行
- 骨髄浮腫を伴うことが多い
OCI
- 病変は腸骨側の骨硬化のみ
- 関節裂隙は温存される
- 進行しない
- 骨髄浮腫は基本的にない
Xpを丁寧に読むことで、
この差はかなり明確になります。
この所見と病態を知っていれば、MRIの撮影は必ずしも必要でないかもしれません。
末梢関節症状をどう考えるか
今回の症例で重要なのは、
軽微ではあるが末梢関節症状が存在する点です。
ここで重要なのは、
- 「ある=SpA」と短絡しないこと
- しかし「無視もしない」こと
です。
OCIそのものは末梢関節症状を説明しません。
つまり、今回はSpAを否定するために血液検査とMRIを追加したのでした。
そして、現時点で
- 炎症所見がない
- 進行性変化がない
以上、
SpAとして治療を始める根拠は乏しい
と判断できたということです。
では、どうフォローするか
OCIと考えた場合、
- 治療の第一歩は説明と安心
- 良性であること
- 進行しないこと
- 現時点で強直性脊椎炎ではないこと
を丁寧に伝えます。
治療は保存的に、
- NSAIDs
- 理学療法
- 生活指導
が中心です。
PsAとはおおちがいですね。
なぜ、この整理が大事なのか
仙腸関節の骨硬化を見た場合、PsAとの鑑別が重要になります。
しかし、
- 炎症がない
- 関節裂隙が保たれている
- 進行性でない
この条件が揃ったとき、
仮にSpAとして扱えば、
- 不必要な不安
- 過剰な検査
- 早すぎる治療介入
につながる可能性があります。
一方、OCIという病態を知っていれば、不安なままフォローする必要もなくなります。
その上で、もし非典型的な複数関節症状の訴えがあったとしても、そ
の後のフォロー設計にも自信を持てます。
まとめ
仙腸関節障害は、注射がよく効く領域であるがゆえに、
その場の治療に意識が向き、背景にある器質的疾患を見逃しがちです。
だからこそ私は、
かなり意識的に画像所見を拾い、
「本当に何も起きていないのか」を一度立ち止まって確認するようにしています。
ただし、
画像で異常を認めた瞬間に診断が終わるわけではありません。
そこから、
それが炎症性仙腸関節炎なのか、
あるいはOCIのような非進行性の骨硬化なのか、
鑑別が始まります。
この整理を丁寧に行うことで、
見逃しを防ぐと同時に、
不必要な検査や治療を避けることができる。
仙腸関節障害の診療では、
「拾うべきものを拾い、急がなくてよいところでは急がない」
そのバランスこそが、最も重要なのだと思います。
おしまい。





コメント